

Paget骨病(Paget disease of bone, PDB),曾称为变形性骨炎或畸形骨炎(osteitis deformans),是一种出现于骨骼老化过程中的局灶性骨代谢紊乱。其病变特点是骨重建速度加快,导致一处(单骨性Paget骨病)或多处(多骨性Paget骨病)骨生长过度,使受累骨的完整性被破坏。几乎所有骨骼均可受累,但更多见于颅骨、脊柱、骨盆、股骨及胫骨[1]。
Paget骨病的病因尚未完全明确,目前认为与遗传和病毒因素有关。
大多数Paget骨病患者无明显症状,因影像学检查或检测血ALP水平时意外发现。Paget骨病的临床症状主要取决于受累部位、范围及程度。骨痛和骨畸形是最常见的两大症状,其次是耳聋、病理性骨折。
对于有临床症状或实验室检查结果提示Paget骨病的患者,如果伴有特征性放射影像学改变,即可诊断为Paget骨病[35]。
大多数Paget骨病患者没有症状,无需治疗。有症状的Paget骨病患者、需要行手术治疗的无症状患者、制动时出现
Paget骨病(Paget disease of bone, PDB),曾称为变形性骨炎或畸形骨炎(osteitis deformans),是一种出现于骨骼老化过程中的局灶性骨代谢紊乱。其病变特点是骨重建速度加快,导致一处(单骨性Paget骨病)或多处(多骨性Paget骨病)骨生长过度,使受累骨的完整性被破坏。几乎所有骨骼均可受累,但更多见于颅骨、脊柱、骨盆、股骨及胫骨[1]。
Paget骨病在西方国家是仅次于骨质疏松的常见代谢性骨病,患病率为2.3%~9%[2],其分布具有明显的地域和种族差异。
近年来,Paget骨病患病率似乎有所下降[3],但中国的数据提示2000年后Paget骨病病例数量显著增加,目前还没有足够的数据说明这是由于发病率增加还是诊断率的提高所致[4]。
Paget骨病好发于白人族裔,最常见于欧洲国家(例如英国、法国、西班牙和意大利),在世界其他地区的欧洲血统人士中也很常见(例如澳大利亚、新西兰、美国和加拿大)[5],在斯堪的纳维亚国家和亚洲国家很少见[6]。Paget骨病是一种古老的疾病,关于骨骼遗骸的考古学研究表明,西欧及北欧人对这种疾病的易感性来自许多世纪前的基因突变,并通过移民传播到世界其他地区[7]。
Paget骨病起病隐匿,容易漏诊,其主要危害是骨骼重塑异常导致骨痛、骨畸形、听力丧失及病理性骨折等。
Paget骨病既有家族性病例又有散发性病例,二者不同之处可能在于,前者发病时间更早、存在更多的骨骼受累、畸形及骨折[11]。
1.基因突变
Sequestosome 1(SQSTM1)基因突变是Paget骨病最常见的病因[12-13],但全基因组关联研究也发现了一些其他易感基因和基因座,这其中包括在破骨细胞分化中起重要作用的基因,例如CSF1、TNFRSF11A 和 DCSTAMP。此外,OPTN中的表达数量性状基因座(eQTL)也与Paget骨病易感性增加有关。动物实验发现,OPTN是破骨细胞分化的负调节因子,并且随着年龄的增长,OPTN功能丧失的小鼠会出现Paget骨病样骨病变[14]。
2.环境因素
虽已明确该病易感性与基因突变有关,但近年来其发病率和严重程度有所下降,说明环境因素也在其中发挥作用[15]。目前认为环境诱因包括持续的病毒感染、骨骼的重复机械负荷、膳食中钙的摄入量过低、环境污染和维生素D缺乏等[16]。实验发现,持续性病毒感染
Paget骨病的主要危险因素包括增龄、男性和种族背景[8]。
1. 增龄
随着年龄的增长,Paget骨病的发生风险逐渐增加,50岁以后,每过十年发病率约增加一倍。
2. 男性和种族背景
Paget骨病的男女性别比例约为1.4:1[8],白人是最好发的人群。
Paget骨病的病因尚未完全明确,目前认为遗传因素与疾病发生相关,病毒感染等因素也可能发挥作用。
(一)遗传
遗传因素在其发病机制中起着重要作用。全基因组关联研究和候选基因分析已发现多个与Paget骨病相关的基因位点[19],其中最重要的易感基因是位于染色体5q35 18q21-22上的SQSTM1基因,多达40%~50%的有家族史的患者和5%~10%的没有家族史的患者携带该基因的突变。目前研究发现28种不同的SQSTM1突变与Paget骨病相关,其中P392L是迄今最常见的突变,在超过30%的Paget骨病家族成员中检测到该突变[20]。SQSTM1可以编码P62(sequestosome 1,SQSTM1)蛋白,这是一种与泛素结合的多功能蛋白质,可通过与核因子κB受体激活蛋白配体(receptor activator for nuclear factor kappa-B ligand,RANKL)结合,由多种细胞因子调控作用于核因子κB(nuclear factor kappa-B,NF-κB)信号通路[21]。RANKL通过与破骨细胞前体上的受体RANK相结合,调控破骨细胞分化并促进破骨细胞活化。这种RANKL诱导的NF-κB信号通路是调节破骨细胞分化、形成和活性的关键通路。大部分SQSTM1突变会损害p62结合泛素的能力,导致NF-κB活化增强,从而促进破骨细胞分化,还有一些突变可能影响骨髓微环境。RANKL由TNFRSF11A基因编码,TNFRSF11A的插入突变可导致破骨细胞活性增强,从而引发早发型Paget骨病、家族性扩张性骨质溶解和扩张性骨高磷酸酶症等3种常染色体遗传性骨病。此外,核孔蛋白 205 (Nucleoporin 205kDa,NUP205)突变也可能与PDB 相关[22]。通过对一些Paget样破骨细胞中存在的核包涵体的观察发现,NUP205与调节应力颗粒和包涵体的聚集有关,但NUP205 在骨代谢中的作用尚有待进一步研究证实[23]。
Paget骨病还可伴发于多系统蛋白病(multisystem proteinopathies,MSPs),这是一种罕见的常染色体显性遗传病,除Paget骨病外,还可能引起包涵体肌病(inclusion Body Myopathy,IBM), 肌萎缩侧索硬化症(amyotrophic lateral sclerosis,ALS)和额颞叶
(二)病毒
由于Paget骨病患者的破骨细胞中存在核包涵体,因此感染因素,尤其是慢性副黏液病毒感染在Paget骨病发病机制中的作用也一直是研究的热点。
1.
研究显示,
2.犬瘟热病毒(canine distemper virus,CDV)
此外,一些学者支持CDV也在Paget骨病发病过程中起重要作用,但仍有待进一步实验证实[28]。
在细胞水平上,Paget骨病的特征是破骨细胞的数量和活性增加,以及成骨细胞活性增加。骨形成增加但组织混乱,形成编织的骨骼,该骨骼机械性较弱并且容易变形、断裂,这些异常薄弱的骨质会导致疼痛和相关并发症发生。Paget骨病中破骨细胞和成骨细胞活性的局灶性增加还往往伴有骨髓纤维化和骨骼血管的增加,从而在骨科手术时引发大出血。
该疾病可分为三个病理阶段,这三个阶段可能同时存在于同一处骨骼中。最初是溶骨阶段,以异常破骨细胞活跃及骨吸收为特征,随后是代偿性成骨细胞紊乱伴骨形成期(混合破骨细胞及成骨阶段),而骨髓被结缔组织代替。最后是骨质硬化阶段,骨骼膨胀,但变得脆弱和畸形[29-30]。
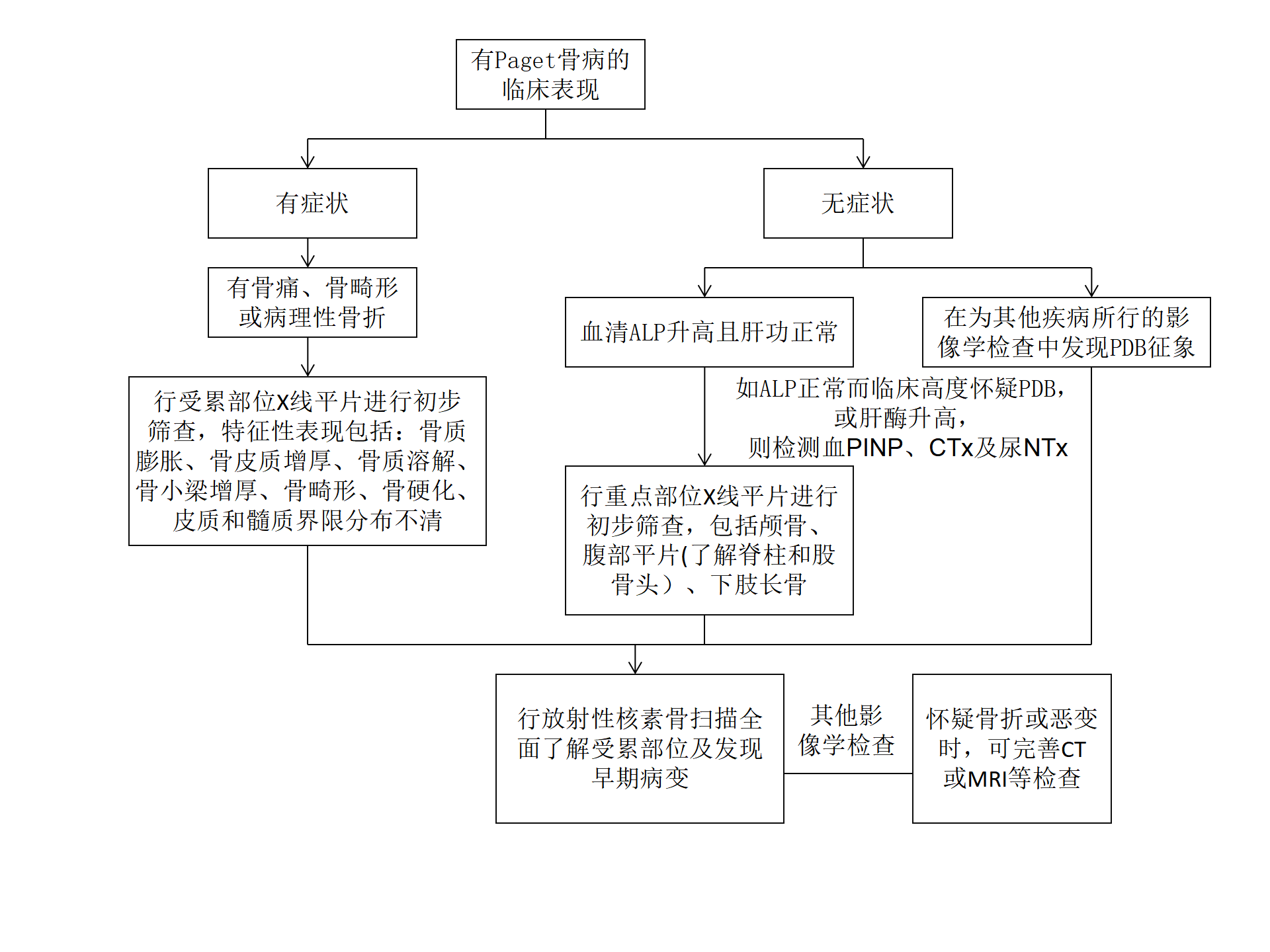
图1 Paget骨病的诊断流程[1]
注:ALP:碱性磷酸酶(alkaline phosphatase);PINP:Ⅰ型前胶原氨基端前肽(procollagen type I N-terminal propeptide, PINP);CTx:C末端肽(C-telopeptide,CTx);NTx:氨基末端肽(N-telopeptide,NTx)。
大多数Paget骨病患者无明显症状,因影像学检查或检测血ALP水平时意外发现。Paget骨病的临床症状主要取决于受累部位、范围及程度。骨痛和骨畸形是最常见的两大症状,其次是耳聋、病理性骨折。
40%~75%的患者存在骨痛[31],通常为固定位置的持续性轻至中度钝痛,夜间和负重时加重,休息后不能缓解。骨痛可能是骨膜膨大或骨髓充血刺激感觉神经所致,也可能是承重骨微小骨折引发骨膜变化所致。此外,退行性关节炎,神经受压或
骨畸形是第二常见的临床表现,发生率在13%~34%[31]。骨畸形最常发生在股骨和胫骨中,使二者分别朝向前侧和前外侧弯曲,引起弓形畸形。这种畸形可导致步态和机械应力的变化,增加关节变性的可能性。由于血流增加,受累部位皮温可能升高。
Paget骨病的骨代谢活跃,持续的骨重建可使颅骨在数年内体积逐渐增大,当颅骨外板增生时可引起颅底孔道狭窄,压迫颅神经,最严重时可引起颅底狭窄,导致听力丧失、
Paget骨病好发于颅骨、胸腰椎、骨盆以及下肢长骨,因此查体时应着重对上述部位进行检查。
可见到头颅增大、额骨突出畸形、球结膜
受累部位皮温可能升高、累及骨盆时可能出现髋臼前突。
当患者出现压缩性骨折时可能存在脊柱叩痛,伴有
当患者出现充血性心力衰竭、严重心脏瓣膜钙化狭窄时可闻及心率失常、
(1)应作为影像学检查首选
本疾病优先选择影像学检查,其中X线平片应作为首选,因本病在X线平片上有显著特征,具有诊断性意义,反映该病特征性骨转换异常。
(2)适用人群和检测部位
对于以生化或临床为基础而怀疑患有Paget骨病的患者,建议对腹部(定义为包括下肋骨和股骨头的X射线)、胫骨、头骨和面部骨骼进行平片X射线检查,作为初步诊断筛查,诊断率可达93%[32]。
表1 疾病不同时间的X线征象
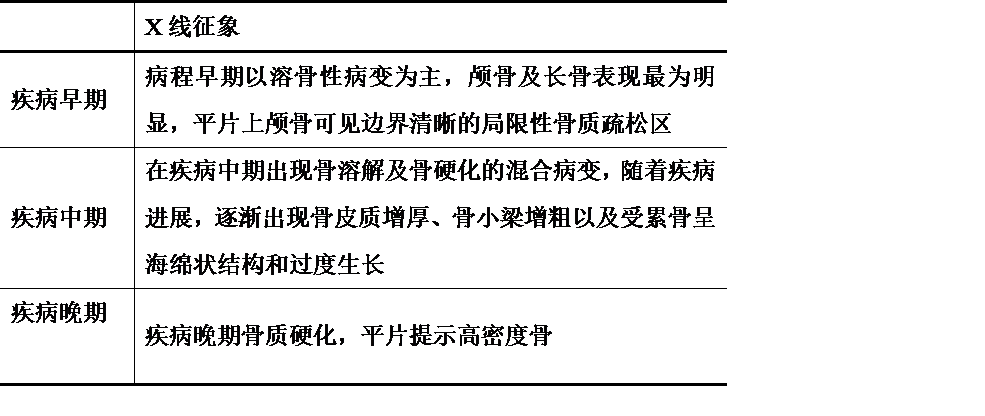
(1)优缺点
放射性核素骨扫描也是诊断和评估疾病程度的有价值的技术。一些研究者将骨扫描与普通X线检查进行比较后发现,放射性核素骨扫描较X射线更为灵敏,尤其是疾病早期,Paget骨病病灶出现放射性核素摄取增加,表明骨重建和血流量有所增加[1]。但是,骨扫描的表现没有特异性,通过骨扫描检测到的大多数病变部位都是无症状的。
(2)建议
建议将放射性核素骨扫描和目标X线平片检查相结合,作为全面准确地确定Paget骨病患者代谢活动性疾病程度的一种手段。
没有显著疾病活动的情况下,例如疾病较长期存在或得到有效治疗的患者,放射性核素摄取可能下降或正常。恶性转化为
(1)骨转换标志物的局限性
骨转换标志物的升高在许多疾病状态下均可发生,不能单独用于诊断Paget骨病。
(2)一线筛查指标
诊断Paget骨病最常使用的生化标志物是血清总碱性磷酸酶(alkaline phosphatase,ALP),通常在常规生化检查中将其作为肝功能测试的一部分进行。推荐血清总ALP作为一线生化检测指标用于筛查Paget骨病,其诊断的敏感性为57.7%(95%CI 38.9~74.5),特异性88.9%(95%CI 85.9~91.3)[33]。
(3)联合检测其他骨转换标志物
如果总ALP值正常而临床高度怀疑Paget骨病,或者患者有肝酶升高影响ALP的判断,则需要检测Ⅰ型前胶原氨基端前肽(procollagen type ⅠN-terminal propeptide, PINP)、血清C末端肽(C-telopeptide,CTx)以及尿氨基末端肽(N-telopeptide,NTx)进一步筛查[1]。
●在活动性Paget骨病中,上述检测指标通常升高。
●多数患者血清钙和磷水平正常。如Paget骨病患者出现
血液和尿液中骨转换标志物,可反应活性Paget骨病所特有的骨重塑增快。血清CTx和尿NTx反映破骨细胞活性(骨吸收),而PINP反映成骨细胞功能。PINP还可以预测双膦酸盐治疗效果[33]。
●计算机断层扫描CT和
●不推荐常规进行PET-CT检查,但新兴的18F-NaF-PET对成骨细胞活性增加敏感,因此在检测和监测无症状Paget骨病方面可能具有巨大潜力[34]。
确诊Paget骨病很少需要骨活检,主要用于评估有无
对于有临床症状或实验室检查结果提示Paget骨病的患者,如果伴有特征性放射影像学改变,即可诊断为Paget骨病[35]。
1. 骨骼系统并发症
骨骼系统并发症包括
(1)
(2)骨折和骨畸形
骨折和畸形是异常骨形成的结果,Paget骨病患者的骨折可分为两类:发生在患骨中的骨折(病理性骨折)和发生在未患骨中的骨折。绝大多数病理性骨折发生在股骨或胫骨,骨折可为完全骨折或不完全骨折(裂隙骨折),裂隙骨折往往沿着弯曲骨的凸面出现,但随时间推移可能进展为完全骨折。骨折可能会导致大出血[1,4,30-31]。
2. 心血管系统并发症
心血管系统并发症包括充血性心力衰竭、血管钙化和瓣膜狭窄。
(1)充血性心力衰竭
当Paget骨病累及骨骼达30%以上或单独累及颅骨时,可导致心排出量增加。病变组织中形成过多的动脉侧枝循环血管可引发动脉盗血综合症(arterial steal syndrome),导致充血性心力衰竭[30]。
(2)血管钙化和瓣膜狭窄
Paget骨病患者血管钙化的范围与程度均明显高于正常人,同时重症Paget骨病患者常伴发心脏瓣膜钙化,严重心脏瓣膜钙化可导致心律失常甚至心脏结构改变[30]。
3. 神经系统并发症
神经系统并发症包括耳聋、颅神经功能障碍和脊髓压迫性损伤。当Paget骨病发生在颅骨和脊椎等神经穿过骨骼的区域时,骨骼的过度生长会压迫和损伤神经(表2)。
表2 Paget骨病累及不同部位引起的并发症[1,4,30-31]

4. 内分泌代谢系统并发症
内分泌代谢系统并发症包括高尿酸血症、高钙尿症、
5. 肿瘤
Paget骨病的骨恶变很少见,发生率不到1%[36]。Paget骨病的骨恶变包括
(1)
(2)
影像学多表现为不规则破坏,部分患者溶骨性、混合性及成骨性骨质破坏可同时存在,容易与Paget骨病混淆。但这类患者往往病情进展较快,治疗效果欠佳,
如孤立性浆细胞瘤和
部分Paget骨病可累及颅骨,导致颅骨肥大,需与额骨内板肥厚症、骨纤维异常增殖症相鉴别。鉴别主要依赖于影像学,Paget骨病早期表现为局限性溶骨,中期表现为溶骨与成骨并存,骨板硬化、板障增厚、外板增生,晚期表现为致密性成骨,分辨不出颅板和板障。额骨内板肥厚症表现为额骨为主的颅骨内板致密增厚,骨纤维异常增殖症多为溶骨与成骨混合。
类似于Paget骨病,骨软化症同样可表现为骨痛和ALP水平升高,但骨软化症缺乏Paget骨病特征性的放射影像学表现。骨软化症患者可出现假性骨折(Looser带),这些病变位于骨的凹面,与Paget骨病凸面裂隙骨折不同。骨软化症由骨矿化受损引起。结合放射影像学和实验室检查特征,两者容易鉴别。
Paget骨病相关的
MRI对明确软组织解剖结构和恶性改变(如骨皮质破坏)具有重要价值。
易误诊人群
本病早期无明显特异性症状,部分Paget骨病患者甚至无症状,所以易被误诊及漏诊。
本病被误诊为其他疾病
●因本病可表现为溶骨样改变、多发骨质破坏,所以易被误诊为转移性骨肿瘤,如
●当患者以骨痛和ALP升高为主要表现时可能被误诊为骨软化症,但后者无特征性放射影像学表现。
其他疾病被误诊为本病
Paget骨病患者可伴发
骨扫描表现为成骨现象为主的疾病,如骨纤维异常增殖症易被误诊为Paget骨病。
避免误诊的要点
对于颅骨肥大、并发耳聋、头晕、
因Paget骨病病因尚未完全明确,目前并无确切有效的一级预防措施,适当运动锻炼、减少病毒感染和关节损伤可能有所帮助。每年定期体检有助于早期筛查Paget骨病。二级预防方面,对于无症状的Paget骨病患者,使用双膦酸盐治疗可能有潜在受益。
对于发生了并发症的Paget骨病患者,需要使用康复措施,如物理治疗、支具辅助等方式协助治疗。
ALP水平升高与疾病活动性增加有关,当ALP水平达到正常水平时,视为病情已缓解,而在治疗三到六个月后,当ALP水平下降超过75%时,则视为病情部分缓解。当ALP水平开始再次升高时,或当与治疗后水平相比增加25%时,应恢复治疗。因此建议在开始治疗三个月和六个月后检测血清ALP,以监测初始反应,然后每半年检测一次了解疾病是否活动[5]。
有溶骨性损伤的患者应在诊断1年后复查X线平片以评估疗效及了解疾病进展情况。
Paget骨病是一种代谢性骨病,老年人好发,病因主要是骨代谢紊乱、骨骼过度生长导致畸形或骨折,可影响全身各处骨骼,颅骨、脊柱、骨盆和长骨最容易受累。大多数患者无症状,部分患者可能出现骨痛、骨畸形、听力下降和压缩性骨折。通常通过血清ALP检测和影像学检查可以诊断。有症状者和部分无症状者需要治疗,大部分无症状者不需要治疗。治疗方法主要为药物,包括双膦酸盐和对症止痛药物,部分患者需要手术治疗。可补充钙剂和维生素D以及通过运动锻炼协助治疗。
本站内容仅供医学专业人士参考
不能作为诊断及医疗依据,请谨慎参阅
©医知源 版权所有,未经许可,不得以任何形式对医知源内容和插图进行转载使用。



 长按文字
长按文字